Histórico do BariTEST®
Como Surgiu o BariTEST®
ㅤㅤㅤA obesidade é uma doença crônica de causa multifatorial: genética, ambiental, socioeconômica, endócrina, metabólica e psiquiátrica. De acordo com a World Health Organization (2018), a obesidade mundial quase triplicou desde 1975, atingindo cerca de 600 milhões de pessoas. Quando os tratamentos convencionais, medicamentos, dietas e exercícios físicos não apresentam resultados duradouros, a cirurgia bariátrica pode ser indicada.
ㅤㅤㅤDe acordo com a Resolução nº 2.131/15 do Conselho Federal de Medicina (CFM, 2015), são candidatos à cirurgia bariátrica os pacientes com Índice de Massa Corporal (IMC) maior que 40 kg/m² ou com IMC maior que 35 kg/m² associado a comorbidades, tais como diabetes, hipertensão arterial, dislipidemia, e apneia do sono.
ㅤㅤㅤA cirurgia bariátrica é um método que reduz a ingestão alimentar e/ou absorção dos alimentos pelo organismo do paciente (BRILMANN et al., 2007). Em média, a perda do excesso de peso dos pacientes varia entre 50 a 80%, tendo como média de 61% do excesso de peso, dependendo do comprometimento do paciente, e do tipo de cirurgia realizado (ABESO,2016). De acordo com a Resolução no 2.131/2015 do CFM (2015), os procedimentos cirúrgicos aceitos no Brasil são:
ㅤㅤㅤa) Cirurgias Restritivas: gastroplastia vertical bandada ou cirurgia de Mason, banda gástrica ajustável e gastrectomia vertical ou gastrectomia sleeve;
ㅤㅤㅤb) Cirurgias Mistas com Maior Componente Restritivo: gastroplastia com desvio intestinal em Y de Roux;
ㅤㅤㅤc) Cirurgias Mistas com Maior Componente Disabsortivo: cirurgia de derivação bílio-pancreática com gastrectomia horizontal (cirurgia de Scopinaro) e cirurgia de derivação bílio-pancreática com gastrectomia vertical e preservação do piloro (cirurgia de duonenal switch).
ㅤㅤㅤDesde 1991, há recomendação da ASMBS de que os candidatos à cirurgia bariátrica passem por alguns profissionais da equipe multidisciplinar. A Portaria nº 425 de 19 de março de 2013, do Ministério da Saúde, e a Resolução nº 2.131/2015, do Conselho Federal de Medicina, determinaram que as equipes multiprofissionais envolvidas no tratamento cirúrgico da obesidade devem ser minimamente compostas por cirurgião com formação específica, endocrinologista, psiquiatra ou psicólogo, nutrólogo ou nutricionista. Se necessário, para melhor tratamento dos pacientes, outros especialistas, como cardiologistas e pneumologistas, podem ser acionados. A equipe de atendimento hospitalar deve estar familiarizada com as características da população atendida e os efeitos dos procedimentos cirúrgicos, sendo composta por anestesiologista, fisioterapeuta e equipe de enfermagem.
ㅤㅤㅤOs candidatos à cirurgia bariátrica têm maior prevalência de transtornos mentais do que a população geral. É importante não estigmatizar este grupo, pois a relação é de correlação e não de causalidade, visto que existem pessoas com obesidade grau três com bom funcionamento psicológico. Entretanto, quando presentes, as anormalidades psicopatológicas costumam causar impacto nos resultados da cirurgia bariátrica. O CFM recomenda precaução para indicar a cirurgia bariátrica em pacientes com transtorno psiquiátrico grave sem tratamento; quando há ausência de suporte familiar ou naqueles que, devido à instabilidade emocional e/ou psicológica, venham a considerar impossível o acompanhamento e a obediência às instruções pós-operatórias. Além disso, a cirurgia bariátrica deve ser contraindicada nos casos de uso abusivo de drogas ilícitas e/ou alcoolismo (CFM, 2015).
ㅤㅤㅤO tratamento multidisciplinar deve ser iniciado na fase pré-operatória, visto que nem todos os candidatos são aptos para o procedimento cirúrgico.
ㅤㅤㅤUma dificuldade que os profissionais enfrentam na avaliação para cirurgia bariátrica é a falta de instrumentos validados específicos para avaliar a população bariátrica.
ㅤㅤㅤPortanto, as psicólogas Carolina Mocellin Ghizoni e Flávia Sabóia identificaram a necessidade de elaborar um instrumento psicométrico para cirurgia bariátrica. O BariTEST® foi desenvolvido por psicólogas, nutricionistas e médicos para atender a essa demanda. É prático, em escala Likert e composto por 59 itens distribuídos em seis construtos, os quais avaliam as principais características que influenciam na cirurgia bariátrica: estado de humor, comportamento alimentar, qualidade de vida, relação com o peso corporal, consumo de bebida alcóolica, e suporte social do paciente bariátrico.
ㅤㅤㅤO BariTEST® é um instrumento indicado para pacientes que estão tanto no pré quanto no pós operatório de cirurgia bariátrica. A aplicação do BariTEST® deverá ser realizada EXCLUSIVAMENTE POR PSICÓLOGOS CERTIFICADOS.
ㅤㅤㅤA elaboração e validação do BariTEST® foi realizada mediante validade de conteúdo, construto e critério.
ㅤㅤㅤPor meio do BariTEST® é possível mensurar o bem-estar do paciente antes e após o procedimento bariátrico e talvez identificar os fatores responsáveis pela recidiva da obesidade após a cirurgia bariátrica, que acomete de 15 a 35% dos pacientes operados (COURCOULAS et al., 2015). As causas da recuperação do peso após a cirurgia bariátrica não são bem compreendidas, mas são atribuídas a fatores biológicos, cirúrgicos e comportamentais. Os principais fatores psicológicos e comportamentais nos resultados subótimos e/ou na recidiva de peso após a cirurgia bariátrica são: sedentarismo, baixa autoestima, depressão, baixa adesão à dieta, falta de acompanhamento contínuo com a equipe bariátrica (ODOM, 2010) e hábitos alimentares inadequados. Meany et al. (2014) consideram os padrões alimentares disfuncionais, como a compulsão ou a perda de controle alimentar, o comer emocional, o hábito beliscador (frequentemente ingerir pequenas porções de alimento durante o dia) ou as escolhas alimentares não saudáveis, principalmente com alimentos pastosos e/ou líquidos calóricos.
Artigo no PubMed®
ㅤㅤㅤDEVELOPMENT AND VALIDATION OF A PSYCHOLOGICAL SCALE FOR BARIATRIC SURGERY: THE BARITEST
Leia o Artigo neste Link.
Validação
Validade de Conteúdo
ㅤㅤㅤA validade de conteúdo foi realizada pela avaliação da banca de especialistas e análise do grupo focal. O instrumento iniciou com 99 itens e após a análise qualitativa e quantitativa, 40 itens foram excluídos, e o BariTEST finalizou com 59 itens. Na análise do Grupo Focal houve apenas um esclarecimento e uma reformulação da questão. Um paciente perguntou se era para responder baseado no que estava fazendo agora, seguindo a dieta pré-operatória, ou como fazia antes. No item 11 foi questionado o que era “Fast Food” e foi acrescentado ao lado “(Lanches)”.
Validade de Construto
ㅤㅤㅤPara validação de construto, foi utilizado o BariTEST® dos 598 pacientes bariátricos. Destes, 464 estavam no pré-operatório (Grupo 1) e 134 já tinham sido submetidos à cirurgia bariátrica (Grupo 2). Importante ressaltar que se trata de um estudo observacional transversal, portanto os pacientes do grupo dois (pós-operatório) não são os mesmos pacientes do grupo um (pré-operatório). Após a aplicação do BariTEST®, foi realizada a análise fatorial confirmatória – AFC.
ㅤㅤㅤPara verificar a qualidade do ajuste do modelo da AFC do BariTEST®, foram utilizados os índices CFI, TLI, RMSEA, SRMR. Os resultados de RMSEA de 0.064 (0.062; 0.066) e SRMR de 0,073 indicam um ajuste adequado, enquanto o CFI de 0,926 e TLI de 0,923 indicam um ajuste aceitável (Bentler and Bonett,1980 in Xia, Y., Yang, Y., 2019).
Validade de Critério
ㅤㅤㅤO BariTEST foi comparado com os escores da WHODAS 2.0 e Obesity-related Problems Scale (OP) (Anexo 2 e 3) e apresentados na curva ROC de sensibilidade e especificidade. Os resultados demonstraram que a WHODAS tem 65% de acurácia, a OP tem 72% e o BariTEST® tem 78% (Gráfico 1), portanto superior aos demais.
ㅤㅤㅤIlustração da área de sensibilidade e especificidade dos instrumentos WHODAS 2.0, OP e BariTEST®.
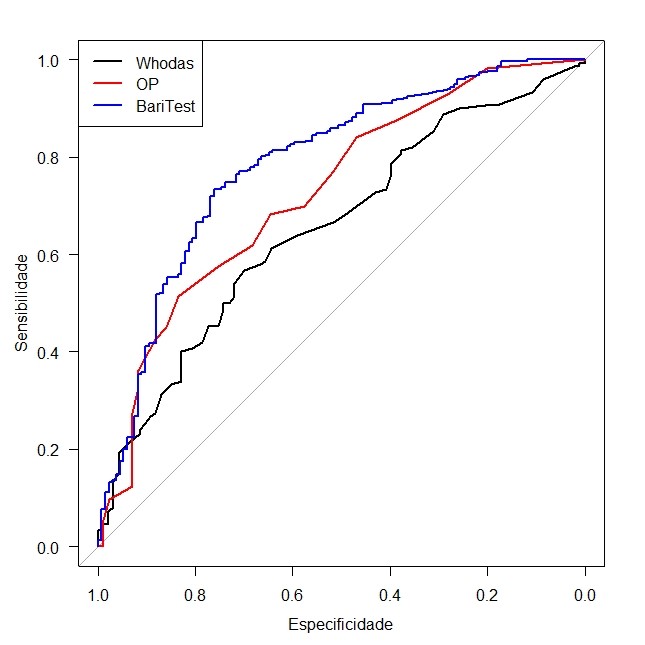
Whodas: World Health Organization Disability Assessment Schedule 2.0 (WHODAS 2.0); OP: Obesity-related Problems Scale; BariTEST: instrumento psicométrico objeto do estudo de validação.
Fidedignidade
ㅤㅤㅤA fidedignidade / confiabilidade do BariTEST® apresentou um coeficiente alfa de 0,93 com uma estimativa de erro de α 0,92 a 0,94 (IC 95%).
ㅤㅤㅤFoi analisado o coeficiente alfa de cada construto, considerando toda a amostra bariátrica (n=598). O Estado emocional obteve um coeficiente alfa de 0,89; Comportamento alimentar teve α = 0,91; Qualidade de vida α = 0,75; Relação com o peso α = 0,78; Consumo de bebida alcóolica α = 0,85; Suporte Social α = 0,62.
ㅤㅤㅤAlém disso, toda a amostra bariátrica foi separada por sexo (masculino: n= 114 e feminino: n=484).
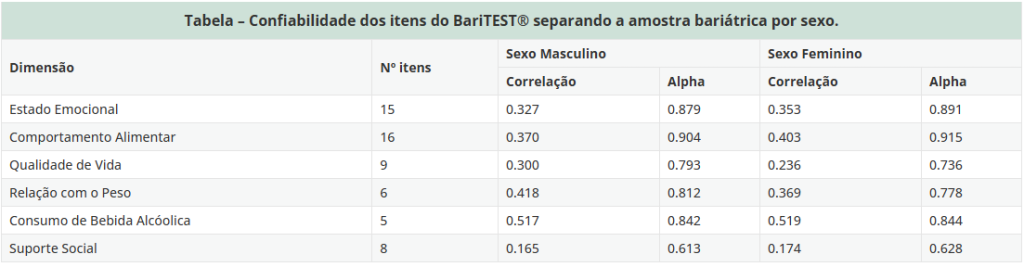
O coeficiente alfa foi calculado separando os participantes por sexo feminino (n=484) e masculino (n=114) e a similaridade dos resultados apontou que o instrumento é válido para ambos os sexos. Correlação – associação pequena (0,10), associação média (0,30), associação forte (0,50 ou superior); Coeficiente Alfa é um índice utilizado para medir a confiabilidade do tipo consistência interna de uma escala, ou seja, para avaliar a magnitude em que os itens de um instrumento estão correlacionados; A estimativa do coeficiente alfa é a análise do erro através da incerteza dos indicadores (com intervalo de confiança de 0,95), revelando um instrumento de qualidade.
ㅤㅤㅤA AFC do BariTEST® composto por 59 itens distribuídos em seis domínios está representada (Gráfico 2) com seu respectivo coeficiente alfa.
ㅤㅤㅤGráfico: AFC e a distribuição dos itens em seus domínios com o coeficiente alfa de cada domínio do BariTEST®.
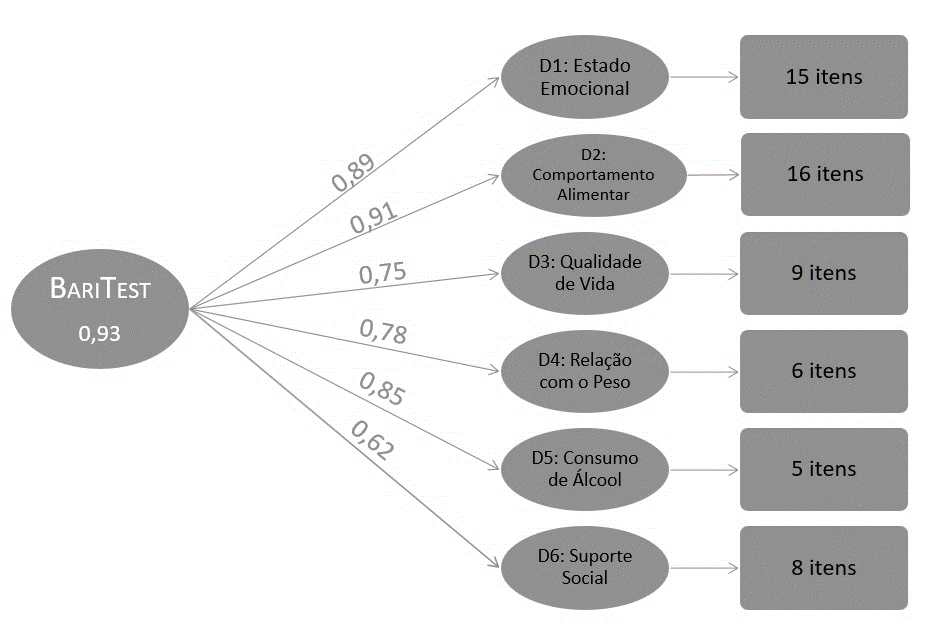
O diagrama de caminhos é uma representação gráfica de um modelo de equações estruturais (SEM). O símbolo oval representa um traço latente (não observável), enquanto o retangular demonstra uma variável observável. A flecha é uma relação direcional. O gráfico representa o coeficiente alfa geral do BariTEST®, o de cada domínio e quantidade de itens que os compõem. A consistência interna da escala pode ser testada estatisticamente pelo coeficiente alfa, que vai de 0 a 1, sendo que quanto mais próximos a 1, maior fidedignidade. O resultado obtido, quando acima de 0,80, é considerado excelente e abaixo de 0,50 é considerado inaceitável, pois indica que alguns itens individuais podem estar medindo características diferentes (Hulley et al., 2015).
